Hybridom-Technik
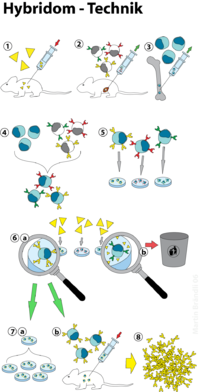
Die Hybridom-Technik (auch: Hybridomtechnik od. Hybridomatechnik) ist ein Verfahren zur Herstellung von monoklonalen Antikörpern (mAK[1] oder englisch mAB für „monoclonal antibodies“). Sie wurde 1975 von César Milstein und Georges Köhler entwickelt, wofür beide Forscher im Jahr 1984 den Nobelpreis für Medizin erhielten.
Eigenschaften
[Bearbeiten | Quelltext bearbeiten]Bei der Hybridom-Technik werden antikörperproduzierende Zellen (B-Zellen) mit Myelomzellen (Krebszellen) fusioniert, woraufhin quasi-unsterbliche Hybride entstehen, die monoklonale Antikörper produzieren. Da B-Zellen eine limitierte Lebensdauer aufweisen, ist eine effiziente Kultivierung unter Laborbedingungen nicht möglich. Myelomazellen sind ihrerseits stark deregulierte Zellen, die nicht dem programmierten Zelltod (Apoptose) unterliegen. Durch die Fusion beider Zelltypen können ihre Eigenschaften in Form sogenannter Hybridomzellen kombiniert werden. Diese sind nun in der Lage, uneingeschränkt monoklonale Antikörper zu sezernieren. Durch diese Technik wurde es möglich, Antikörper in großen Mengen und mit maßgeschneiderter Spezifität herzustellen. Die Hauptanwendungsgebiete von monoklonalen Antikörpern liegen in der Anwendung als Arzneimittel, in der Diagnostik und in der Forschung. Folgendes Ablaufschema gibt zusammenfassend die Vorgänge bei der Hybridom-Technik wieder (siehe auch Abb.1):
- Immunisierung (z. B.: Maus)
- Kultivierung von Myelomzellen
- Gewinnung der B-Zellen (Milz)
- Zellfusion
- Selektion von Hybridomazellen (HAT-Selektion)
- Screening nach kompetenten, Antikörper-sezernierenden Zellen (ELISA)
Alternativ kann das Epstein-Barr-Virus zur Immortalisierung von B-Zellen verwendet werden.[2]
Immunisierung
[Bearbeiten | Quelltext bearbeiten]Den ersten Schritt bei der Gewinnung von Hybridomzellen stellt die Immunisierung von Donororganismen dar, um aus ihnen geeignete B-Zellen zu gewinnen. Hierfür werden meist eigens gezüchtete Mäuseinzuchtlinien (BALB/c-Linie) verwendet, da diese kaum krankheitsanfällig sind. Ferner sind auch Human-, Kaninchen-, Ratten- und Ziegensysteme verfügbar. Bei der Immunisierung werden dem Spenderorganismus meist wiederholt geringe Dosen eines Antigens (Vakzin) verabreicht. Infolge der natürlichen Immunantwort werden vermehrt B-Zellen gebildet, die Antikörper gegen dieses Antigen sezernieren. Der genaue Ablauf einer Immunisierung richtet sich nach dem vorliegenden Organismus sowie dem zu verabreichenden Antigen und ist oftmals nur empirisch ermittelbar. Ein Richtwert für die Immunisierung von Mäusen ist z. B. die Verabreichung von 100 µg Antigen und 300 µl PBS-Puffer. Um die Erfolgschancen zu erhöhen, werden in der Regel drei oder mehr Tiere zugleich verwendet. Vier Tage nach der letzten Immunisierung wird dem Tier die Milz entnommen, da sich in diesem Organ besonders viele B-Zellen anreichern. Die Gewinnung ebendieser erfolgt letztlich durch eine Dichtegradientenzentrifugation. Zugleich werden in Zellkulturen Myelomazellen herangezüchtet, die ihre zellspezifischen Funktionen verloren haben (z. B. die Produktion von Antikörpern). Als besonders geeignet haben sich Krebszellen der Plasmazellen erwiesen, da hier apoptotische Signale gänzlich außer Kraft gesetzt sind. Sie sorgen nach der Zellfusion also lediglich für die uneingeschränkte Proliferation der Hybridomazellen. Es hat sich außerdem als vorteilhaft erwiesen, Myelom- und B-Zellen aus dem gleichen Organismus zu verwenden, da dadurch die Stabilität der Hybridomazellen erhöht wird.
Zellfusion
[Bearbeiten | Quelltext bearbeiten]Im Wesentlichen haben sich zwei Methoden zur Zellfusion etabliert: (1) die Einwirkung chemischer Substanzen (Polyethylenglykol; PEG) oder (2) die Behandlung mittels elektrischer Spannung (Elektrofusion). Bei der ersten Methode werden B-Zellen und Myelomazellen zusammen in die Fusionslösung gegeben und zentrifugiert. Da das vorhandene Wasser weitgehend durch Polyethylenglycol gebunden wird, werden die Zellmembranen in engen Kontakt zueinander gebracht, wodurch eine spontane Fusion der Zellmembranen erreicht wird. Da PEG eine toxische Wirkung auf Zellen ausübt, sind Konzentration und Einwirkungsdauer der PEG-Lösung für den Erfolg der Fusion von entscheidender Bedeutung. Bei der Elektrofusion wird mittels elektrischer Pulse die Zellmembran lokal „aufgeschmolzen“ (vgl. Elektroporation), wodurch eine Verschmelzung der Zellmembranen erreicht wird. Um die Fusion zu unterstützen, wird meist auch hier PEG in geringen Mengen beigegeben. Nach der Fusion entstehen unter anderem Zellen, die über zwei oder mehrere Zellkerne verfügen (Heterokaryon). Um zu einer intakten Hybridomazelle zu werden, müssen diese Kerne spontan fusionieren. Da bei diesem Vorgang häufig Chromosomen abgestoßen werden, bleibt nur ein sehr kleiner Teil der Hybridomazellen stabil.
Selektion von Hybridomazellen
[Bearbeiten | Quelltext bearbeiten]Nach erfolgter Zellfusion sind fünf Zelltypen in der Lösung präsent:
- Hybridomazellen
- unfusionierte Milzzellen
- unfusionierte Myelomzellen
- fusionierte Milzzellen
- fusionierte Myelomzellen
Um daraus nun Hybridomazellen zu selektieren, die auch tatsächlich (monoklonale) Antikörper produzieren, bedient man sich eines selektiven Mediums, in dem nur Hybridomazellen überlebensfähig sind. Ein geeignetes Medium ist das sog. HAT-Medium, welches Hypoxanthin, Aminopterin und Thymidin enthält. Hypoxanthin stellt eine Vorstufe für essentielle Moleküle (Purine) dar, die für den Aufbau der Desoxyribonukleinsäure (DNA) benötigt werden. Zu dessen Umwandlung ist allerdings das Enzym HGPRT (Hypoxanthin-Guanin-Phosphoribosyltransferase) notwendig. Da bei der Fusion eine Myelomzelllinie verwendet wird, der ebendieses Enzym fehlt oder bei der es in inaktiver Form vorliegt, sind einzelne Myelomzellen in diesem Medium somit nicht überlebensfähig. Milzzellen besitzen hingegen HGPRT, sind für sich aber nicht überlebensfähig und sterben im Kulturmedium rasch ab. Einzig Hybridomzellen können kultiviert werden, da sie die Immortalität der Myelomzellen sowie die HGPRT-Gene der Milzzellen besitzen. Aminopterin dient allein der Blockierung anderer Purin-Synthesewege. Da dadurch auch das essentielle Thymin nicht mehr de novo hergestellt werden kann, muss es dem Medium beigegeben werden (siehe auch Pyrimidin-De-Novo-Synthese). Unter den so selektierten Hybridomazellen müssen aber noch immer jene Klone isoliert werden, die die gewünschten Antikörper produzieren (Screening). Dies geschieht bevorzugt durch einen ELISA (Enzyme-linked immunosorbant assay)-Test. Die Antikörper werden dabei mit jenem Antigen inkubiert, gegen das diese eigentlich gerichtet sein sollten. Eine Übereinstimmung wird dabei durch eine enzymatische Farbreaktion nachgewiesen. Erhält man nach einer HAT-Selektion z. B. mehrere Zehntausend Klone, ist es nicht unüblich, dass unter diesen nur einige hundert Zellen die gewünschten Antikörper produzieren. Nach weiterer Kultivierung bleiben davon oft nur wenige dutzend Hybridomazellen stabil. Ein Teil der positiven Klone wird für spätere Verwendung in flüssigem Stickstoff aufbewahrt, während die restlichen Zellen weiterkultiviert werden. Diese Hybridoma-Kulturen erzielen Ausbeuten von bis zu 1 mg mAb/ml.
Literatur
[Bearbeiten | Quelltext bearbeiten]- A. E. Campbell: Monoclonal antibody technology. Elsevier, 1987, ISBN 0-444-80592-3.
- William Davis: Monoclonal antibody protocols. Humana Press, 1995, ISBN 0-89603-308-2.
- Peter Bösch: Case study of monoclonal antibody production. Master Arb. Univ. für Bodenkultur, Wien 2007.
- G. Köhler, C. Milstein: Continuous cultures of fused cells secreting antibody of predefined specificity. In: Nature. Band 256, 1975, S. 495–497.
- S. Shirahata, Y. Katakura, K. Teruya: Cell hybridization, hybridomas, and human hybridomas. In: Methods in cell biology. Band 57, 1998, S. 111–145.
- S. P. Cole, B. G. Campling, T. Atlaw, D. Kozbor, J. C. Roder: Human monoclonal antibodies. In: Molecular and cellular biochemistry. Band 62, 1984, S. 109–120.
- M. R. Clark: Monoclonal antibodies derived from hybrid myelomas. In: La Ricerca in clinica e in laboratorio. Band 11(3), 1981, S. 195–203.
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ https://edoc.rki.de/handle/176904/5376
- ↑ E. Traggiai, S. Becker, K. Subbarao, L. Kolesnikova, Y. Uematsu, M. R. Gismondo, B. R. Murphy, R. Rappuoli, A. Lanzavecchia: An efficient method to make human monoclonal antibodies from memory B cells: potent neutralization of SARS coronavirus. In: Nature Medicine. Band 10, Nummer 8, August 2004, ISSN 1078-8956, S. 871–875, doi:10.1038/nm1080, PMID 15247913.